Jana Matoušková
Myokarditida je zánětlivé postižení srdečního svalu (myokardu) způsobené pronikáním (infiltrací) buněk obranného imunitního systému jako reakce na probíhající zánět. Může mít infekční i neinfekční příčinu.
Obecně lze říci, že zánět srdečního svalu může provázet téměř jakýkoliv zánětlivý proces v těle, např. zánět plic. Zánět srdečního svalu může být spojen též se zánětem perikardu (osrdečník – jde o blánu, která obaluje srdce), pak mluvíme o zánětu obou struktur, tedy perimyokarditidě.
Procentuální vyjádření výskytu myokarditid v naší populaci není přesně známo, neboť určit přesnou diagnózu je velmi složité. Choroba postihuje spíše mladší jedince (lze uvažovat o genetické dispozici). Dle pitevních nálezů stojí myokarditida až za 42 % náhlých úmrtí u mladistvých a až za 50 % pacientů s dilatovanou kardiomyopatií (jde o abnormální rozšíření srdečních dutin, zvláště levé komory srdeční – dále DKMP). Na druhé straně může zůstat řada pacientů se zánětem srdečního svalu vůbec neodhalena.
Z infekčních příčin myokarditidy jde nejčastěji o viry (adenovirus, Coxsackie virus, echovirus, herpes simplex virus, virus Epsteina a Barrové, cytomegalovirus, viry hepatitidy B a C, HIV, influenza, respiračně syncytiální virus, virus spalniček, zarděnek, nově i SARS-CoV-2), které mají zvýšenou citlivost napadat buňky myokardu. Myokarditida může provázet též bakteriální infekce – nejčastěji jsou to spirochety (Borrelia burgdorferi přenášená zejména klíšťaty), chlamydie, mykoplasmata, rickettsie, ale též i „běžné“ infekce stafylokoky či streptokoky. Dále hlavně v rozvojových zemích se můžeme setkat s myokarditidou u parazitárních infekcí (helminti, protozoa).
Myokarditidy mohou provázet různé autoimunitní choroby (vaskulitidy, chronické střevní záněty, revmatoidní artritidu, sklerodermii, systémový lupus apod.). Jde o proces, kdy dochází k vystupňované reakci obranného systému s tím, že dochází k neadekvátnímu poškození buněk tělu vlastních.
Další možností jsou toxické a hypersenzitivní reakce na různé látky (antibiotika, cytostatika). V posledních měsících byla vzácně diagnostikována myokarditida i po očkování proti SARS-CoV-2. Týká se to zejména mRNA vakcín u mladších mužů do 30 let, obvykle k onemocnění došlo do několika dnů po druhé dávce vakcíny a mělo lehký průběh (i mladší muži z očkování však jednoznačně profitovali – vlastní onemocnění SARS-CoV-2 způsobuje myokarditidu s vážnějším průběhem a mnohonásobně častěji).
Klinické příznaky jsou velmi různorodé od prakticky klinicky němého průběhu (bezpříznakového) postižení srdečního svalu až po těžký průběh se známkami srdečního selhání, eventuálně může být první manifestací náhlá smrt. Průběh onemocnění bývá obvykle třífázový. V 1. fázi (dny až týdny) infekční agens (virus) vstupuje přes specifické receptory do srdeční buňky, rozvíjí se nespecifická obranná (imunitní) reakce organismu. 2. fáze bývá s odstupem 2–4 týdnů od začátku onemocnění – má často charakter autoimunitní reakce proti vlastním buňkám myokardu. 3. fáze nastupuje po několika týdnech až měsících, kdy buď odezní zánět a upraví se funkce srdečního svalu (cca 50–70% případů, zejména pokud se odstraní agens z organismu), nebo naopak dojde k rozvoji pozánětlivé DKMP s projevy akutního nebo chronického srdečního selhání (obvykle při těžkém úvodním postižení myokardu).
Mezi hlavní obtíže patří: a. bolesti na hrudi, b. palpitace – arytmie (bušení srdce, srdeční nepravidelnost), c. projevy srdečního selhávání (tedy nevýkonnost, dušnost, neadekvátní únava po běžné fyzické aktivitě). Může se objevit rovněž teplota nebo například bolesti svalů a kloubů.
a. Bolesti na hrudi bývají obdobné jako při angině pectoris – tlak, pálení, svírání na hrudi, někdy jsou bolesti spojené s nádechem.
b. Arytmie – nepravidelnost srdečního rytmu: v úvahu připadají všechny typy arytmií od pomalé srdeční akce, zejména při převodních poruchách (často u borreliózy), přes extrasystoly, tedy nadpočetné stahy, až po tachykardie (zrychlená srdeční činnost) – jak síňové, tak komorové, eventuálně až po zástavu oběhu při komorové fibrilaci. Subjektivně jsou arytmie pociťovány jako různé palpitace, nepravidelnost srdeční, přeskakování, mohou vést k závratím, až ke ztrátě vědomí.
c. Srdeční selhávání se může projevit v lehčích případech dušností, únavou, nevýkonností, otoky nohou. Může ale dojít i rychle k těžkému oběhovému selhání až do obrazu kardiogenního šoku s hypotenzí, poruchou prokrvení životně důležitých orgánů (mozek, ledviny, játra, střeva), kdy nestačí léky a je nutno zavést mechanickou srdeční podporu, nebo uvažovat i o urgentní srdeční transplantaci.
Vyšetření se opírá (kromě klinických potíží a eventuální návaznosti na předchozí infekční onemocnění) o: a. EKG změny, b. laboratorní nálezy, c. zobrazovací metody – ECHO a MR srdce, d. endomyokardiální biopsii.
Jak už bylo výše řečeno, diagnostika myokarditidy je často obtížná a je nutné vyloučit i jiné příčiny potíží – např. je obvykle nutné provedení selektivní koronární angiografie (SKG) k vyloučení ischemické choroby srdeční (ICHS). Zejména u mladších jedinců, u nichž ICHS nepředpokládáme, může být alternativou CT koronarografie.
a. EKG změny: atrioventrikulární blokády, raménkové blokády, supraventrikulární i komorové arytmie, změny ST/T úseku, přítomnost Q kmitů, snížení voltáže QRS komplexu. Oproti ICHS je pro myokarditidu typické difuzní postižení, změny neodpovídají povodím jednotlivých koronárních tepen (obr. 10.1).
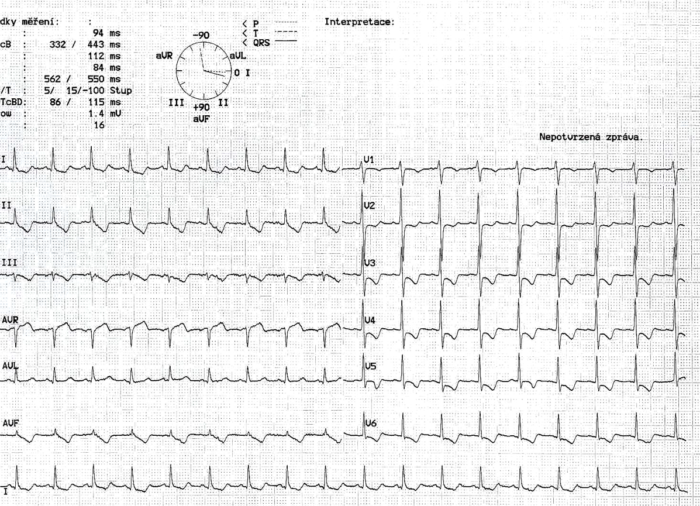
Obr. 10.1 EKG pacienta s myokarditidou – ukazuje difuzní změny neodpovídající povodím jednotlivých koronárních tepen
b. laboratorní nálezy jsou nespecifické: známky nekrózy myokardu (odumření svalových buněk srdce), sledujeme zvýšené hladiny bílkovin, které vyplavuje srdeční buňka při poškození – srdečních troponinů, CK-MB mass. O tíži poškození myokardu může svědčit též zvýšená hladina NT-proBNP. Bývají zvýšené markery zánětu (CRP, leukocyty, FW). Při podezření na zánět srdečního svalu odebíráme též krev na tzv. „panel myokarditid“ k sérologické diagnostice kardiotropních virů a borrelií. Detekce protilátek proti myokardiálním strukturám.
c. zobrazovací metody – ECHO: porucha funkce, eventuálně dilatace levé či pravé komory srdeční, hypertrofie stěn, perikardiální výpotek, eventuálně nitrosrdeční tromby. Opět oproti ischemickému postižení bývá obraz spíš difuzních změn bez možnosti určení eventuálního povodí určité koronární tepny. MR srdce je velmi důležitá metoda k vyloučení/potvrzení myokarditidy: edém tkáně, časné a pozdní sycení myokardu gadoliniem.
d. endomyokardiální biopsie – „zlatý standard“ – katetrizační odběr vzorků na imunohistologické vyšetření z pravé nebo levé (ev. obou) komory srdeční. Za průkaz myokarditidy je považován nález zánětlivého infiltrátu s nekrózou (odúmrtím) buněk srdeční svaloviny (obr. 10.2).
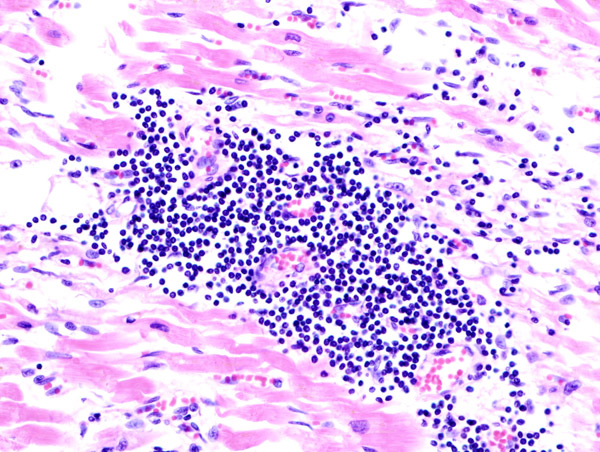
Obr. 10.2 Zánětlivá infiltrace v myokardu u pacienta s virovou myokarditidou (převzato z wikiskripta.eu)
Léčba myokarditidy by měla alespoň zpočátku probíhat na monitorovaném lůžku kardiologického oddělení, optimálně ve specializovaném kardiocentru, aby bylo možné včas reagovat na případné závažné komplikace (nutnost defibrilace, zavedení dočasné srdeční stimulace, eventuálně zavedení mechanické srdeční podpory v těžkých případech srdečního selhávání) a také nemocného řádně vyšetřit. Nezbytný je zpočátku klid na lůžku.
Jaké máme léčebné možnosti: 1. Specifická léčba infekčního agens, pokud taková léčba existuje a je ještě indikovaná dle akutnosti infekce – např. antibiotika u probíhajících bakteriálních infekcí nebo u boreliózy, antivirotika – v případě chřipky Tamiflu, u jiných viróz lze zvážit např. acyclovir, ganciclovir, dále připadá v úvahu podání interferonu, eventuálně u některých specifických typů myokarditid i imunosupresivní léčba. Naopak se nedoporučuje podávat např. nesteroidní antirevmatika. Vždy však záleží na aktuální situaci každého nemocného, nezbytná je týmová spolupráce kardiologa, mikrobiologa, radiologa, imunologa, patologa atd. 2. Léčba srdečních komplikací tak, jak je zavedeno i při jiných onemocněních, je třeba si ale uvědomit, že v případě myokarditidy mohou být změny jen krátkodobé a mohou samy odeznít. Tedy podáváme obecně antiarytmika, k léčbě srdečního selhávání diuretika vč. antagonistů aldosteronu, betablokátory, sartany/ACE inhibitory. V těžších případech srdečního selhávání může být nutné podat vazopresory či pozitivně inotropní látky zlepšující kontraktilitu myokardu. Jak již bylo řečeno – u fulminantních forem myokarditidy může být nezbytné i zavedení mechanické srdeční podpory.
Po prodělání myokarditidy doporučujeme i po propuštění z nemocnice šetření s jen pozvolným zvyšováním fyzické zátěže, a to až po dobu půl roku.
Pacienti musí být pravidelně sledováni v kardiologické ambulanci včetně ECHO kontrol (zejména se zaměřením na funkci levé komory srdeční) a holterovské monitorace srdečního rytmu.
Při optimálním průběhu, zejména pokud nebylo úvodní postižení myokardu závažné, dochází k úplné restituci srdeční funkce a nemocný není dále nijak limitován, eventuálně může pouze po nějakou dobu pociťovat např. palpitace, oprese na hrudi, zvýšenou únavu, horší toleranci námahy apod. V opačném případě, při těžším průběhu, může ale přetrvávat různý stupeň dysfunkce levé komory, kdy je pacient jednak ohrožen maligními arytmiemi, jednak projevy vleklého srdečního selhávání – tedy myokarditida přešla do nežádoucího obrazu dilatační kardiomyopatie (DKMP). Nemocný s DKMP je indikován k dlouhodobé medikamentózní léčbě srdečního selhávání (diuretika, betablokátory, ACE inhibitory/sartany, sacubitril/valsartan, nově též glifloziny).
U řady pacientů bývá po myokarditidě nezbytná i nefarmakologická léčba – zejména zvažujeme implantaci ICD (implantabilní kardioverter-defibrilátor) k léčbě život ohrožujících arytmií a k prevenci náhlé srdeční smrti. U nemocných s těžkou dysfunkcí levé komory srdeční připadá v úvahu při vhodné morfologii též resynchronizační léčba v podobě implantace biventrikulárního stimulátoru (stimulace obou komor nebo její alternativy), obvykle v kombinaci s ICD. U nejtěžších forem srdečního selhávání může být nezbytné zavedení dlouhodobé mechanické srdeční podpory, často jako „mostu“ k následující srdeční transplantaci.
ablační katetr arytmie Bradyarytmie defibrilátor diastola dušnost ecmo elektroda Extrasystoly farawave fibrilace fibrilace komor Fibrilace síní holter hypertenze kardiogenní šok katetr leidenska mutace léčba synkopy palpitace plicní embolie Plicní hypertenze postižení srdce protrombin příznaky srdce srdečnice Srdeční arytmie obecně srdeční selhání synkopa systola síně komor Tachyarytmie tachykardie trombofilie Trombofilní mutace tromboza
